Coronavirus
16 de Abril de 2021¿Por qué no previene en un 100% las muertes?: Cinco preguntas claves sobre la efectividad de la vacuna Sinovac en Chile
El Minsal presentó su investigación sobre efectividad de Coronavac, la fórmula más utilizada en el país. Los resultados dejaron conforme a la comunidad médica. Sin embargo, quedaron algunas dudas sobre el porcentaje de muertes que previene la vacuna y persiste la pregunta sobre si es necesaria una tercera dosis, cuánto impide el contagio y qué tan efectiva es contra los distintos linajes del virus.
Compartir
El Ministerio de Salud finalmente presentó los resultados del estudio de efectividad de la vacuna Coronavac, elaborado por el laboratorio chino Sinovac, que fue realizado por un equipo encabezado por el dr. Rafael Araos.
La investigación recogió los datos de 10.5 millones de pacientes de Fonasa, los que fueron ajustados a variables de edad, sexo, comuna de residencia, tramo de ingreso, nacionalidad y comorbilidades, y se dividieron en tres grupos: no inmunizados, parcialmente inmunizados (primera dosis + 14 días) y totalmente inmunizados (segunda dosis + 14 días).
Los resultados revelaron que la vacuna tenía un 67% de efectividad para evitar la aparición de síntomas (con un intervalo de confianza entre el 65% y 69%); 85% para prevenir hospitalización, 89% para prevenir ingreso a UCI y 80% para prevenir muerte.
Alentadores resultados. A vacunarse y a seguir cuidándonos. 👏🏾👏🏾👏🏾 https://t.co/cKZD2LzCzk
— Izkia Siches Pastén (@izkia) April 16, 2021
La comunidad médica en general se mostró optimista ante el informe. La dra. Izkia Siches, presidenta del Colegio Médico (Colmed), habló de “alentadores resultados” e hizo un llamado a vacunarse.
Por su parte, la dra. Francisca Crispi, presidenta del Colmed Santiago, subrayó que “la vacuna es buena en prevenir hospitalización, ingreso UCI y muerte. Como sabíamos, no elimina la posibilidad de contagio”.
Efectividad de la vacuna Sinovac 14 días después de la 2da dosis. La vacuna es buena en prevenir hospitalización, ingreso UCI y muerte. Como sabíamos, no elimina la posibilidad de contagio.
— Francisca Crispi (@Francrispi) April 16, 2021
Importante seguir vacunándonos y mantener medidas de autocuidado!#NosVacunamosPorTodxs pic.twitter.com/HnQ6xN2PnH
¿Por qué el porcentaje de prevención de muerte no llegó al 100%?
Una de las cifras más llamativas del informe es que la efectividad para prevenir la muerte sólo alcanza el 80%, un porcentaje bastante menor al 100% que presentó el Instituto Butantan de Brasil y que se encuentra por debajo del 89% de efectividad registrado para evitar ingresos a la UCI.
El dr. Rafael Araos detalla que entre las personas que recibieron las dos dosis y esperaron los 14 días, se registraron 54 decesos. En el grupo parcialmente inmunizado, fallecieron 527. Y entre los pacientes que no se habían vacunado, murieron 1.069. Eso se puede explicar por varios factores, uno de ellos, es que Chile primero se vacunó primero a la población más proclive a la muerte, fundamentalmente la tercera edad.
Segundo, que el estudio se cortó a los dos meses de seguimiento (entre el 2 de febrero y el 4 de abril), sin embargo, la muerte es considerado “un evento tardío” y se puede extender por más tiempo. “Hay un grupo importante de gente que todavía está en la UCI y que quizás puede fallecer o no, no lo sabemos. Eso hace que se vea reflejada una mayor incertidumbre”, añadió.
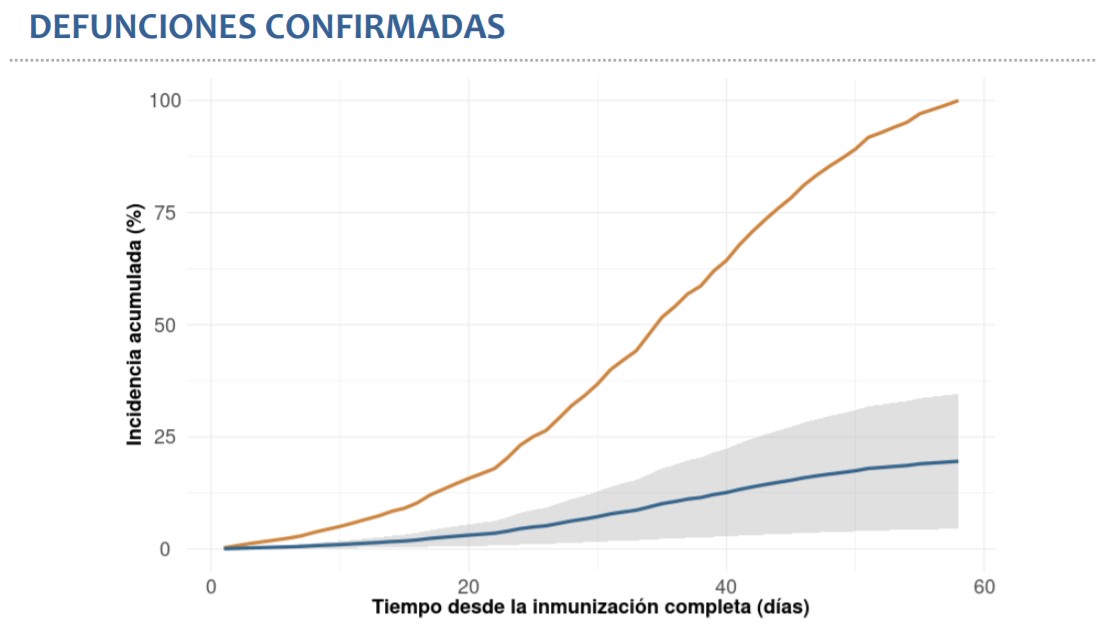
Sobre las diferencias con la efectividad para evitar ingresos a camas UCI (89%), Araos asegura que ambas cifras “no necesariamente van a estar correlacionadas. Se analizaron como efectos separados. No toda la gente que se muere se hospitaliza en UCI, y los eventos se cuentan de forma independiente”.
A mediados de marzo, un informe elaborado por investigadores del Instituto de Salud Pública de la U. Andrés Bello reveló que la curva de fallecidos por Covid-19 fuera de los hospitales era similar, y en algunos grados superior, a los decesos registrados en junio y julio del 2020. “Poco menos del 50% están muriendo sin hospitalizarse”, subrayaba el documento.
En esa misma línea, la dra. Soledad Marínez, académica de la Escuela de Salud Pública de la U. de Chile, reconoce que efectivamente “hay un porcentaje importante de gente que no está muriendo en el hospital, lo que es súper esperable, porque si tienes un sistema de salud colapsado, que no tiene camas, obviamente hay gente que no va a alcanzar a llegar al hospital. Ahora bien, cuánto influye ese factor, eso es más discutible”.
La especialista en salud pública integra otros elementos que pudieron influir en el porcentaje de fallecidos vacunados, como el momento en que se contagió una persona -pudo ser incluso antes de recibir la segunda dosis- o la demora la inmunidad. No es lo mismo hacer el análisis a los 14 días de la segunda dosis que a los 28. “Mientras más tiempo pase, probablemente mejor rendimiento tenga la vacuna”, precisa.
el % debería poder acotarse (al alza) conforme pase el tiempo, el tiempo entre contagio y deceso puede extenderse más de dos meses, que es lo que llevamos de vacunación masiva.
— K (@KassWidemann) April 16, 2021
¿Es necesaria una tercera dosis?
El dr. Rafael Araos asegura que los datos obtenidos por este estudio no permiten tomar una decisión sobre inocular o no una tercera dosis. “Por ahora, es pura especulación”, subraya. Sin embargo, no descarta que esta determinación se pueda tomar más adelante.
“Una de las gracias de este estudio es que mi equipo ya cuenta con todos los códigos y la mecánica para reproducir esto en el futuro. Por lo tanto, en tres semanas o un mes más, vamos a replicar esto y vamos a ir midiendo cómo evoluciona la efectividad en el tiempo”, explica.
En ese sentido, asegura que si más adelante notan que hay una caída importante en la efectividad, podrían considerar una tercera dosis, o bien, implementar un intercambio de vacunas, como se está estudiando en el Reino Unido. “Es información va a ir apareciendo en el tiempo, afortunadamente hay mucha gente haciendo lo mismo”, indicó.
¿Por qué no sabemos cuánto previene la vacuna el contagio?
Una de las ausencias importantes en el informe de resultados de la vacuna es que no se revela una cifra de cuánto previene el contagio, es decir, que no solamente considere a los pacientes sintomáticos, sino también a los asintomáticos.
El dr. Araos asegura que sí han hecho una estimación para conocer la efectividad de la vacuna con cualquier paciente que haya dado PCR positivo, sea sintomático o asintomático. “Es un porcentaje bastante superior al 50%, pero inferior a los casos sintomáticos (67%). Está entre un 54% y un 60%”, desliza.
Sin embargo, advierte que tomaron la decisión de no incluirlos en el informe de resultados porque “introduce más ruido” al estudio, puesto que dichos casos dependen de la capacidad que tenga el sistema de salud de realizar búsqueda activa de casos. “Queríamos tener los datos más limpios posibles y con criterios de inclusión bien claritos”, argumenta.
¿Es efectiva la vacuna para todas las variantes?
El informe no presenta un desglose de cómo funciona la vacuna frente a las distintas variantes del virus que se han registrado en el país, como la británica, la brasileña y recientemente la sudafricana.
Sin embargo, el dr. Araos puntualiza que aún así “el estudio considera los linajes que están predominando ahora, sean cuales sean. Por lo tanto, si hay mucho p.1 (brasileña), que efectivamente es lo que se sospecha, sí están consideradas”.
“Afortunadamente, estos resultados van en la misma línea de un artículo brasileño, que no está revisado por pares pero fue publicado como pre-prints, que muestra que la Sinovac anda relativamente bien con la variante de ese país”, concluye.
¿Cuáles son las diferencias de Sinovac en Chile en comparación a otros países?
Sobre la efectividad de la vacuna Sinovac, hay dos estudios importantes: Uno realizado en Brasil, que mostró un 50.38% de eficacia para prevenir casos, y otro en Turquía, donde ese porcentaje asciende al 83,5%.
El dr. Araos explica que “la situación de Brasil era mucho peor que la nuestra cuando se hizo el estudio, y la de Turquía era mejor. Por lo tanto, hace todo el sentido que estemos entremedio”.
El epidemiólogo subrayó que “las vacunas también tienen una efectividad que depende de la presión de infección. Es decir, si yo estoy vacunado, y estoy en una sala con 10 personas y hay nueve enfermos, voy a tener más riesgo de que esa vacuna falle si en esa sala había sólo dos enfermos”.
“La carga infectante en la comunidad también probablemente influye en el resultado de la vacuna, esa es la hipótesis de por qué Brasil tuvo un 50% y Turquía tuvo más de 80%”, sentenció.




