
Ciudad
24 de Febrero de 2026“Nadie entendía qué tenía”: Vivir en Chile con una enfermedad rara y la lucha por acceder a un tratamiento en una desfinanciada Ley Ricarte Soto
La Ley Ricarte Soto aborda 27 enfermedades poco frecuentes o raras, pero tiene un tope en su fondo anual que le ha impedido otorgar financiamiento a más padecimientos, pese a que son miles las personas que han seguido solicitando el ingreso de su patología al programa.
Compartir


Suscríbete al newsletter
“Nadie entendía qué tenía”, recuerda Luis Felipe (40).
El dolor que sintió por años parecía no tener remedio. Acudía a diferentes doctores y solían enviarlo de vuelta a su hogar sin una respuesta clara, e incluso en su familia comenzaron a apodar este padecimiento inexplicable y hereditario como “la maldición”.
Eso hasta que, en una inesperada visita de su primo a un dermatólogo por unos puntos rojos en su piel, descubrieron la historia que le haría sentido a toda su familia: aquellos puntitos eran angioqueratomas y correspondían a la enfermedad de Fabry, una condición genética rara o poco frecuente.
Según un estudio de la Revista de Nefrología, es una enfermedad hereditaria del cromosoma X, y que puede causar dolor intenso en manos y pies (acroparestesias), pequeñas manchas rojas en la piel (angioqueratomas), disminución del sudor (hipohidrosis), intolerancia al ejercicio y molestias gastrointestinales. Con el tiempo, el acumulo de grasa provoca insuficiencia renal crónica, infartos de miocardio, arritmias y accidentes cerebrovasculares.
Las enfermedades raras o poco frecuentes se definen como aquellas que tienen una baja prevalencia en la población general, donde se consideran diferentes parámetros. En Chile, según se ha definido en la normativa, corresponde a aquellas con una prevalencia menor o igual a 1 por cada 2.000 habitantes, constituyen un conjunto heterogéneo de condiciones de alto impacto sanitario que requieren atención especializada.
Son cientos las enfermedades poco frecuentes, y Chile no es la excepción. Es por eso que se han creado diferentes legislaciones, como la Ley 21.743 promulgada el año pasado, que genera un registro nacional de personas con enfermedades poco frecuentes con tal de realizar una base de datos y un listado de enfermedades.
Sin embargo, una de las tal vez más relevantes para las familias que padecen este tipo de enfermedades es la Ley Ricarte Soto, vigente desde 2015, la cual se creó para cubrir enfermedades de alto costo mediante un fondo anual de $100 mil millones.
“A mí y a mis primos nos han cambiado la vida”
Con el paso de los años la norma ha ido ampliando la lista de patologías cubiertas, que hoy alcanza 27 enfermedades, entre ellas distintos tipos de cáncer no cubiertos por el GES, patologías inmunológicas y enfermedades poco frecuentes.
Precisamente ese es el caso de Luis Felipe: “A mí y a mis primos nos han cambiado la vida” el apoyo por la Ley Ricarte Soto, dice. Y es que antes de acceder al cuidado médico adecuado, Luis Felipe ya presentaba una pequeña hipertrofia cardíaca relacionada con Fabry.
Con el paso de los años y la atención constante, esa condición desapareció. Los dolores disminuyeron paulatinamente, y la intolerancia al calor y al frío se fue desvaneciendo. “Hoy puedo hacer una vida normal: caminar, hacer deporte, subir un cerro, andar bajo el sol”, cuenta.
La falta de financiamiento que enfrenta la Ley Ricarte Soto
El problema que presenta actualmente la Ley Ricarte Soto, es que en 2021 el proceso de incorporación de nuevas patologías quedó pausado por un déficit de financiamiento, y desde entonces no se han podido incorporar nuevas enfermedades, pese a las miles de solicitudes que se reciben para hacerlo.
Incluso, según el último repositorio de solicitudes de incorporación de diagnósticos y tratamientos de alto costo para el nuevo decreto de la ley del periodo 2025-2028 -consolidados hasta diciembre de 2023- por el Ministerio de Salud, hay al menos 9.580 solicitudes.
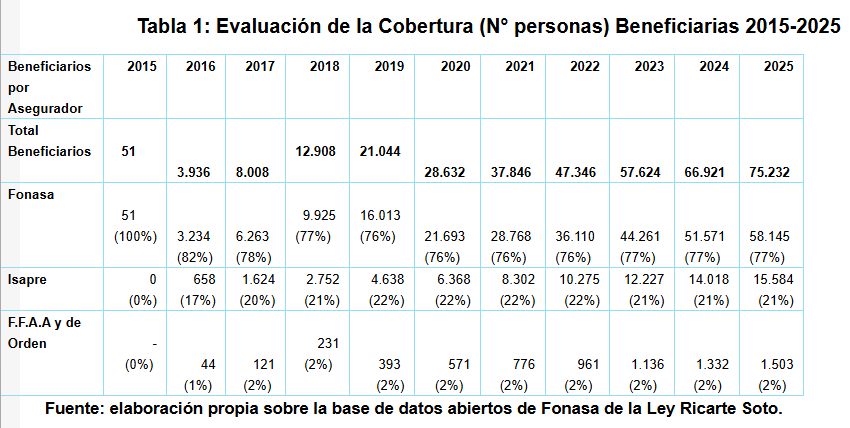
Y es que los medicamentos son de un costo muy elevado, y la cantidad de personas beneficiarias de la norma cada año aumenta. Según un análisis de la economista en salud de la Facultad de Economía de la Universidad de Chile, Daniela Sugg, en base a datos de Fonasa, si en 2015 la norma comenzó con 51 beneficiarios, para 2025 ya son 75.232.
Solo de 2023 a 2025 la cifra aumentó de 57 mil a 75 mil personas.
Es por ello que el año pasado el Ministerio de Salud ingresó un proyecto de ley que modifica la Ley Ricarte Soto, cuyo objetivo principal es aumentar los recursos del fondo actual de la norma. El problema, eso sí, es que la iniciativa no ha avanzado en su trámite en la Cámara de Diputados.
Cómo mejorar la Ley Ricarte Soto
Según Daniela Sugg, se deben hacer cambios estructurales en la Ley Ricarte Soto. Entre ellos, menciona que “es necesario reconocer que la innovación y el “alto costo” son categorías dinámicas: las tecnologías pierden su carácter innovador con el tiempo, disminuyen sus precios relativos o se consolidan como estándar de cuidado. Cuando ello ocurre, debieran transitar progresivamente al régimen general de beneficios (plan de salud), evitando que la LRS se transforme en un sistema permanente de cobertura paralela. Esta transición permitiría liberar espacio financiero y técnico para responder a nuevas necesidades sanitarias emergentes, preservando el carácter estratégico del fondo”.
“En segundo lugar, el financiamiento debe guardar coherencia con la magnitud del gasto público en salud. El aporte establecido por ley —cuya revisión podría realizarse cada cinco años— debiera actualizarse en términos relativos al presupuesto global del sector, asegurando que su crecimiento sea consistente con el esfuerzo sanitario del país“, añade.
Además, menciona que “es necesario fortalecer la gestión del riesgo asociada a la incorporación de nuevas tecnologías. La creciente complejidad terapéutica, la incertidumbre clínica inicial y el alto impacto presupuestario hacen indispensable contar con una estructura institucional más robusta, procesos claramente definidos y un marco legal más preciso que habilite el desarrollo de acuerdos de entrada gestionada (Managed Entry Agreements). Estos instrumentos permiten compartir riesgos entre financiador e industria, condicionar la cobertura a resultados o a la generación adicional de evidencia, y ajustar precios o condiciones en función del desempeño real de la tecnología, otorgando mayor flexibilidad y protección financiera al sistema”.
Por último, dice que “la presión de la judicialización y de los casos extraordinarios tensionan los mecanismos institucionales de acceso y pueden debilitar la legitimidad de los procesos basados en evidencia científica y sostenibilidad financiera. Cuando las excepciones se resuelven fuera de un marco estructurado, se genera inequidad, fragmentación en las decisiones y discrecionalidad”.
“En este ámbito, resulta necesario avanzar hacia una arquitectura clara de abordaje de excepciones, ya sea integrada dentro del propio esquema de la Ley Ricarte Soto o mediante un mecanismo complementario, de modo de canalizar estas demandas a través de reglas conocidas, criterios técnicos explícitos y responsabilidad presupuestaria”, concluye la economista




