
Presidenciales 2021
25 de Octubre de 2021Bajo la lupa: Las propuestas de los candidatos para mejorar la Salud
The Clinic revisó el detalle de las propuestas para el sistema de salud chileno de Gabriel Boric, José Antonio Kast, Sebastián Sichel y Yasna Provoste, los cuatro candidatos presidenciales que lideran las encuestas. En un ejercicio de contrastes y análisis, estas fueron revisadas y comentadas por un grupo de expertos en Salud Pública.
Compartir
Para el 40% de los chilenos, el “servicio de salud deficiente” es uno de los tres “principales problemas” que personalmente les afecta, según una encuesta de Espacio Público/Ipsos publicada en mayo de 2021. En el sondeo, la preocupación por ese tema solo es superada por la “delincuencia/inseguridad ciudadana”, con un 53%.
No es coincidencia entonces que las propuestas en materia de Salud hayan tomado un rol central en los programas de gobierno de los candidatos presidenciales, y más en un contexto de pandemia. El análisis general, que pareciera emanar tanto de la población como del mundo técnico y político, es claro: en mayor o menor medida, el sistema debe cambiar para dar respuesta a una serie de problemas que acarrea desde hace décadas —como las listas de espera, el alto gasto de bolsillo y la inequidad en el acceso a la atención—, mientras se adapta a las necesidades del Chile de hoy.

En su diagnóstico, las voces expertas identifican diversos factores que inciden en el estado actual del sistema de salud. No obstante, hay una idea que se repite: la segmentación.
En el país conviven distintos regímenes de seguros de salud, siendo dos los principales. El Fondo Nacional de Salud (FONASA), asegurador público, da cobertura al 77% de la población, equivalente a unas 15 millones de personas, según la última cuenta pública de FONASA. Las Instituciones de Salud Previsional (Isapres) —aseguradoras privadas creadas en 1981 mediante un decreto con fuerza de ley—, concentran en tanto a un 17% de los beneficiarios. El 6% restante corresponde a la categoría “otros”, que engloba a los beneficiarios del seguro específico para las policías —Dirección de Previsión de Carabineros de Chile (Dipreca)— y las Fuerzas Armadas —Caja de Previsión de la Defensa Nacional (Capredena)—.
Las cotizaciones de los trabajadores que no sean parte de las policías o Fuerzas Armadas —de un 7% de su sueldo— van obligatoriamente a FONASA o a una Isapre. Aquí viene una de las principales diferencias entre ambos mecanismos: mientras que en FONASA estos fondos son socializados para financiar las prestaciones de salud de todos sus afiliados, incluso a los que no cotizan, las Isapres ofrecen planes de cobertura específicos para cada cotizante, cuya prima —cuota mensual por el plan— en muchos casos excede ese 7%.
Asimismo, la gran mayoría de los afiliados en FONASA se atiende en el sistema público. En 2020, cerca del 88% del total del gasto en atenciones de salud en FONASA fue para el financiamiento de prestaciones en la red pública, según datos de la aseguradora. En cambio, sólo un 6,2% fue ocupado en la “Modalidad Libre Elección”, es decir, la atención en la red de prestadores privados en convenio con FONASA. Al contrario, los beneficiarios de las Isapres son atendidos principalmente en el sector privado.
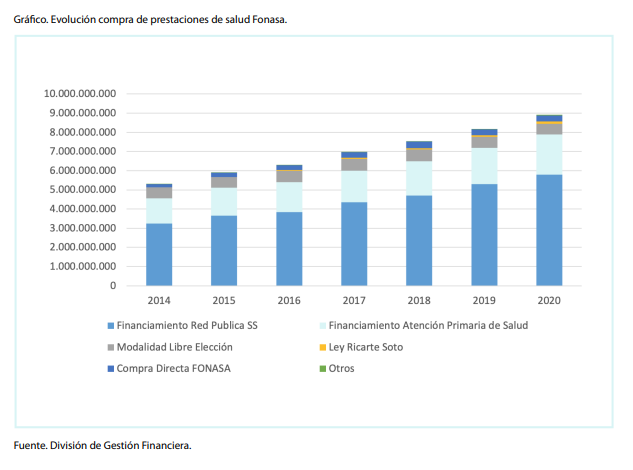
En la práctica, esto se traduce en que la población queda segmentada por “condición socioeconómica”, explica a The Clinic la Dra. Angélica Verdugo, coordinadora académica del magíster en Salud Pública de la Universidad de Santiago y subsecretaria de Redes Asistenciales entre 2014 y 2015. “Divide entre las personas más pudientes, que están afiliados a un subsistema privado de salud, y un subsistema público donde está el resto, la gran mayoría de la población”, señala.
Sin embargo, como bien dice la Dra. Paula Bedregal, académica experta en Salud Pública de la Universidad Católica, esto “podría no ser un problema si el tipo de prestaciones y la calidad de la atención fueran equiparables” en ambos sectores. Pero “hay una inequidad en la atención de salud. Un ejemplo que representa súper bien esto es lo que sucede con las listas de espera”, agrega.
Es que la red que opera con FONASA no da abasto a la demanda. A marzo de 2021, 1.654.564 millones de personas se encontraban a la espera de consultas de especialidades por patologías no incluidas en las Garantías Explícitas en Salud (GES), según datos oficiales. Más todavía, eran 260.315 pacientes los que estaban en lista de espera para someterse a una intervención quirúrgica, los cuales en promedio aguardan 558 días para ingresar a pabellón.
La situación se torna particularmente dramática cuando se miran las cifras de quienes fallecieron antes de poder acceder a una consulta. En medio de la sobrecarga del sistema sanitario producto del Covid-19, 15.665 personas murieron estando en lista de espera entre enero y junio del año pasado, según datos del MINSAL
“Esa inequidad entonces determina los problemas que tiene la gente para acceder y atenderse, los problemas graves de listas de espera y la sensación de desprotección”, dice la Dra. Verdugo, quien agrega además otro punto: “los altos niveles de gasto de bolsillo, que hacen que la gente común se empobrezca cada vez que haya un evento de salud”.
Independientemente del tipo de seguro, Chile es el quinto país de la Organización para la Cooperación y el Desarrollo Económico (OCDE, un organismo internacional compuesto por 38 Estados) con mayor gasto de bolsillo, que corresponde al pago directo que realizan las personas al utilizar prestaciones de salud. Sin ir más lejos, un 33,5% del gasto total en salud en el país proviene del bolsillo de los chilenos.
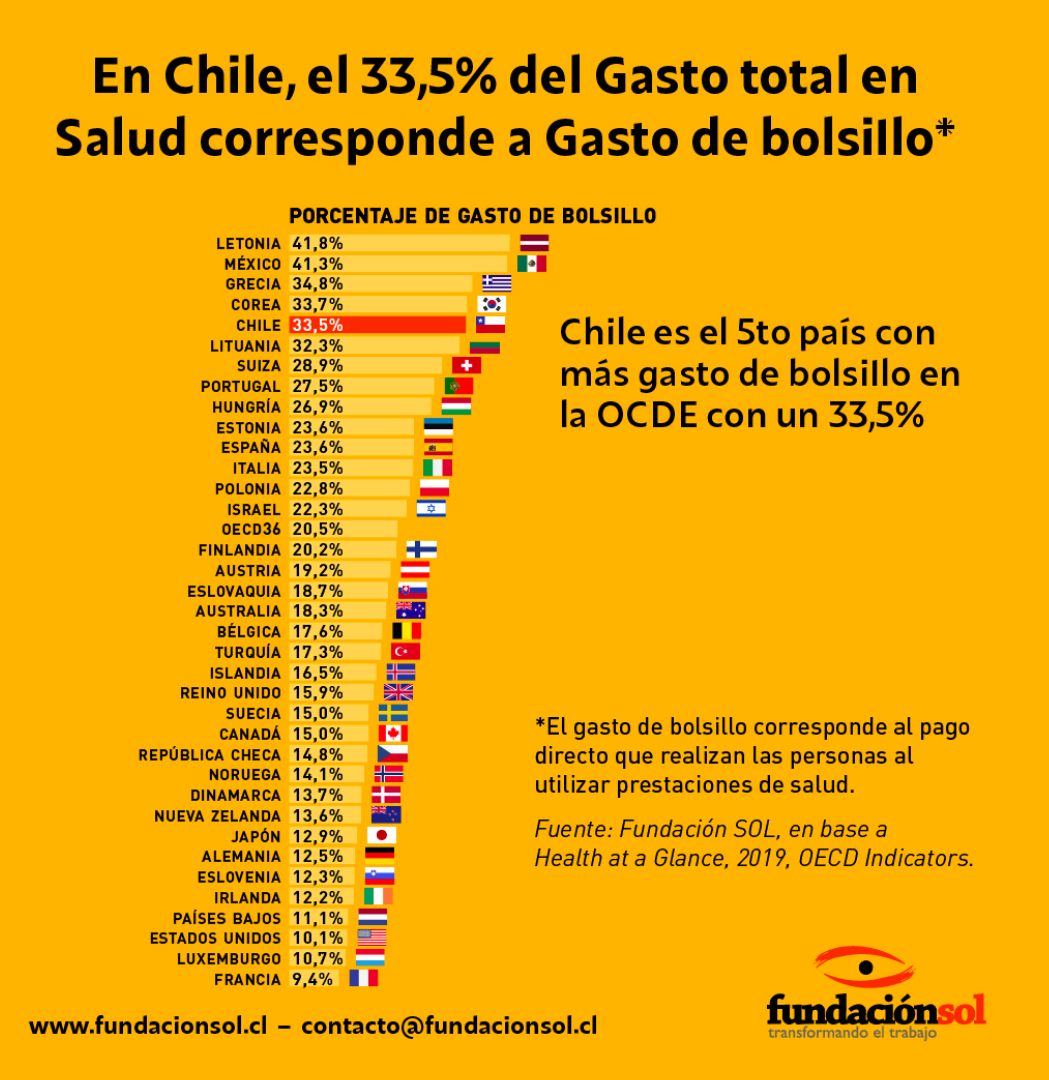
La OCDE también cifró, para 2019, en un 8,9% el porcentaje del PIB nacional que Chile destinaba al gasto en salud. Esto supera ligeramente el 8,8% del PIB que gastan en promedio los países OCDE. Eso sí, cuando se mira el gasto en salud en dólares per cápita, Chile (US$ 2.182) se ubica lejos del promedio OCDE (US$ 3.994).
A esto se suma el perfil demográfico y epidemiológico de Chile, que se encuentra en medio de un “cambio profundo”, según Héctor Sánchez, director del Instituto de Salud Pública de la Universidad Andrés Bello. “Estamos con un envejecimiento muy grande de la población y una cantidad de enfermedades crónicas bastante importante (…). La esperanza de vida se está alargando, por lo tanto, estos problemas acompañan a la población de una forma mucho más prolongada”, comenta Sánchez, sobre un fenómeno que implica todavía más costos para el sistema.
“Tenemos una población muy dañada. En el proceso de envejecimiento que ha vivido el país, cada vez tenemos más personas que tienen un mayor número de enfermedades (…). En el sector público, con los recursos que tenemos, no damos abasto para atender al gran número de personas que tienen enfermedades en este momento”, complementa Paula Bedregal.
PROPUESTAS CENTRALES
El escenario en Salud es complejo, y las propuestas, muchas. Los candidatos presidenciales que lideran las encuestas —Gabriel Boric, Sebastián Sichel, Yasna Provoste y José Antonio Kast— presentan coincidencias en algunas ideas, como aumentar el financiamiento al sistema público y fortalecer las redes de atención primaria (APS), pero divergen notoriamente en otras.
Boric es quien aboga por el cambio más radical. El abanderado de Apruebo Dignidad propone en su programa de gobierno avanzar en la creación de un Sistema Nacional de Salud, “basado en prestadores estatales” que entregarían “atención gratuita a todas las personas que habitan el país”. Para esto se implementaría un modelo de Redes Integradas de Sistemas de Salud (RISS), basadas en la APS y articuladas en un “Servicio Nacional de Salud”. En el debate presidencial del pasado 22 de septiembre, Boric aseguró que busca un instalar un sistema similar al National Health Service (NHS) de Reino Unido, que provee atención universal gratuita y es financiado a través de la recolección de impuestos.
“Lo que está planteando (Boric) como eje estratégico es una reforma también a la prestación, y esto es novedoso, porque hasta el momento nadie había querido ponerle el cascabel al gato”, comenta Sánchez, quien agrega que el hecho de que las RISS sean articuladas por la APS es “otra novedad, porque hoy no hay nadie que articule la red pública y menos la red privada”.
Pero la meta de que el sistema se base en prestadores estatales, como el de Reino Unido, es todavía lejana, indica Paula Bedregal: “En APS no sería posible atender todo lo que se necesita si no contáramos con prestadores privados que, de alguna manera, a través de las modalidades libre elección de FONASA, resuelven ciertos problemas. En un corto plazo, eso es muy difícil”.
Para el Dr. Cristóbal Cuadrado, académico de la Escuela de Salud Pública de la Universidad de Chile, y presidente del Departamento de Políticas de Salud y Estudios del COLMED, esta transformación tardaría al menos “un par de gobiernos”. “Si uno quiere llegar a tener un Servicio Nacional de Salud como el de Inglaterra, eso va a requerir una seguidilla de gobiernos que tengan una visión similar, y que permitan tener una inversión pública en construcción de nuevos hospitales, consultorios, infraestructura pública, tecnología, etc.”, proyecta.
En cuanto al financiamiento, Boric apuesta en su programa por decretar la “universalización de FONASA, quedando todas las personas del país afiliadas a dicha institución”, que a su vez recaudará las cotizaciones y las solidarizará, junto a los fondos provenientes del Estado. Las Isapres pasarían entonces a ser seguros complementarios voluntarios, medida que iría de la mano con la “prohibición efectiva de la integración vertical entre clínicas y aseguradoras privadas”. En el debate, Boric se mostró además a favor de “terminar con de las Isapres”.
Según Cuadrado, quien dice estar colaborando con el comando de Salud de Gabriel Boric, la universalización de FONASA “es algo viable desde el punto de vista financiero y técnico, y hay experiencias internacionales, como la de Corea del Sur, de Estonia, Uruguay… Países que, en períodos súper cortos, o en un par de años, integraron múltiples sistemas de aseguramiento, entre ellos seguros privados, en una institución pública que le da garantías a toda la población”.
Sebastián Sichel, por su parte, habla en su programa sobre un “Plan Universal de Salud”, ofrecido obligatoriamente por todas las aseguradoras, ya sea FONASA o Isapres, con una prima que no discriminará a personas según su riesgo, teniendo esta un precio fijo para todos los beneficiarios de una misma aseguradora.
En el ideario de Sichel, las cotizaciones personales y el aporte fiscal del Estado pasarían a un Fondo de Compensación por Riesgos, que redistribuiría los recursos entre las distintas aseguradoras. La lógica es que aquellas que afilian a personas con mayor carga de enfermedad reciban más recursos. Las aseguradoras además no podrían rechazar o excluir a quienes quieran afiliarse a ellas, y se definirían ciertos periodos del año para que las personas puedan cambiarse de entidad.
“Lo que plantea Sichel es toda la discusión que se hizo con la reforma al AUGE con Ricardo Lagos, cuando la derecha se negó absolutamente a generar un fondo mancomunado y de solidaridad. Hoy lo plantean para todo el sistema”, dice Verdugo. En agosto de 2004, el presidente Lagos promulgó la Ley 19.966, que estableció un listado de patologías que obligatoriamente deben estar cubiertas —en diversos grados— por todas las aseguradoras. Actualmente, el GES garantiza la cobertura de 85 enfermedades.
Sobre el concepto de una prima con precio fijo, Bedregal advierte que “hay que tener mucha fuerza política para, de alguna manera, normar que no haya ciertas discriminaciones en los seguros: si tú regulas demasiado, ya deja de ser un seguro como lo entendemos”.
Cuadrado explica que los lineamientos de Sichel “miran mucho la experiencia de Alemania y Países Bajos”, donde hay un financiamiento público con “foco universal”, que “luego se distribuye y es administrado por aseguradoras privadas diversas”. No obstante, recalca que, en esos países, esas aseguradoras no tienen fines de lucro, a diferencia de las Isapres. “Si quiere tener un sistema donde sigan administrando aseguradoras privadas los fondos de seguridad social en Salud, tiene que ser en condiciones extremadamente distintas”, puntualiza.
La carta de Unidad Constituyente, Yasna Provoste, postula en su programa la creación de un “Fondo Universal y Solidario de Salud, financiado en parte a través de las cotizaciones de todos los trabajadores, el aporte de las empresas privadas y el gasto público”. Este fondo sería administrado por FONASA, que se transformaría en un “Seguro Único Universal de Salud” que aseguraría a todos sus beneficiarios un “Plan de Salud Universal”.
En el programa de Provoste se menciona un “cambio en la función de las Isapres para construir el Seguro Único Universal de Salud”, pero en el debate de septiembre, ante la pregunta de Mónica Rincón “¿quiénes creen que tienen que terminar las Isapres?”, la candidata no levantó la mano. No obstante, el vocero y encargado de salud de la campaña de Provoste, diputado Víctor Torres, aseguró a La Tercera que, de llegar la senadora al gobierno, las Isapres dejarían de existir.
El 24 de octubre, Provoste publicó otra edición de su programa de gobierno, con algunas propuestas nuevas para el sector Salud, como la actualización del Código Sanitario, “a fin de contar con un nuevo marco normativo que dé cuenta de los desafíos actuales que enfrenta el sector, regulando el quehacer de las distintas profesiones de la salud”. El documento también menciona el impulso a un “programa de salud sexual y reproductiva”, que “incorpore calidad de atención a mujeres en situación de aborto, que avance en universalizar el acceso a regulación de fertilidad”.
Además, postula que se ejecutará, “al más breve plazo”, la Ley Nacional de Cáncer, así como un aumento a la “cobertura de mamografías anuales para mujeres entre los 40 y 49 años en grupos de riesgo y para todas las mujeres entre los 50 y 74 años”, entre otras cosas.
“Hay un grado de indefinición respecto del nivel de participación tanto del mundo público como del mundo privado” en el programa de Provoste, opina Sánchez. Angélica Verdugo, en tanto, considera que los programas de Sichel y Provoste “son muy parecidos”.
Héctor Sánchez hace una síntesis común al señalar que “cualquiera de estas reformas (de Boric, Sichel y Provoste) la van a tener que hacer por etapas, y va a ser más importante el diseño de la transición que haga un eventual gobierno que la visión de cada candidato”.
Estos tres presidenciables esperan dar mayor cobertura a los medicamentos, de una u otra manera, en sus respectivos planes de salud universales, en un intento por disminuir el gasto de bolsillo en la compra de estos insumos. Boric y Provoste incluso buscan crear un laboratorio público que se encargue de producir medicamentos y vacunas en suelo chileno.
Por último, José Antonio Kast se distancia del resto de sus competidores al no ofrecer un cambio estructural al sistema, sino más bien reformas para solventar deficiencias como las listas de espera, y resaltando la importancia de la “libertad de elegir”. En su gobierno existiría un “Fondo de Compensación por Riesgo”, dice su programa, manejado por la Superintendencia de Salud y que fijaría “los subsidios que requieran las personas para ejercer su derecho de opción en salud”, montos que serían asignados “a las personas y no a FONASA, como es ahora”. La hoja de ruta del candidato propone además una mayor “autonomía”, materializada en la creación de “entidades autónomas” de carácter regional o nacional que “administren las redes estatales de salud y coordine con la APS”.
En el programa de Kast también se destaca como “imperioso” el “regular a los seguros privados”. Para ello se postula la definición de “5 líneas de Planes de Salud”, que deberán ofrecer “obligatoriamente los aseguradores públicos y privados”. El documento no incluye mayores detalles acerca de qué tipo de cobertura se incluirá en estos planes, ni cómo se llevará a cabo su diseño.
“Kast lo que hace es acotarle los planes al sistema privado, y algo se hace cargo, digamos”, opina Verdugo. Pero sus propuestas, señala la experta, no implican un giro significativo, al mantenerse estructuras como las de un “Estado subsidiario, de garantizar la elección en el sistema, de que el Estado tiene que abogar por la competencia”.
Bedregal añade que “si ya tenemos complicaciones para estructurar un plan único y universal, estructurar 4 o 5 planes diversos puede ser incluso más complejo y distorsionador. Ahí, yo tengo muchas dudas al respecto”.
SALUD MENTAL
Según estimaciones de un reciente informe de la OCDE, Chile destina un 2,1% del gasto público total que hace en Salud a Salud Mental. Este es el menor porcentaje entre los países del organismo que formaron parte del estudio. Sin embargo, la Subsecretaría de Redes Asistenciales informó en febrero que para 2021 se incrementó en un 310% el presupuesto en Salud Mental, comparado con el año anterior.
En paralelo, casi uno de cada cuatro chilenos encuestados (23,6%) en el último Termómetro de la Salud Mental en Chile ACHS – UC aseguraron sospechar que tienen, o actualmente presentan, problemas de Salud Mental.
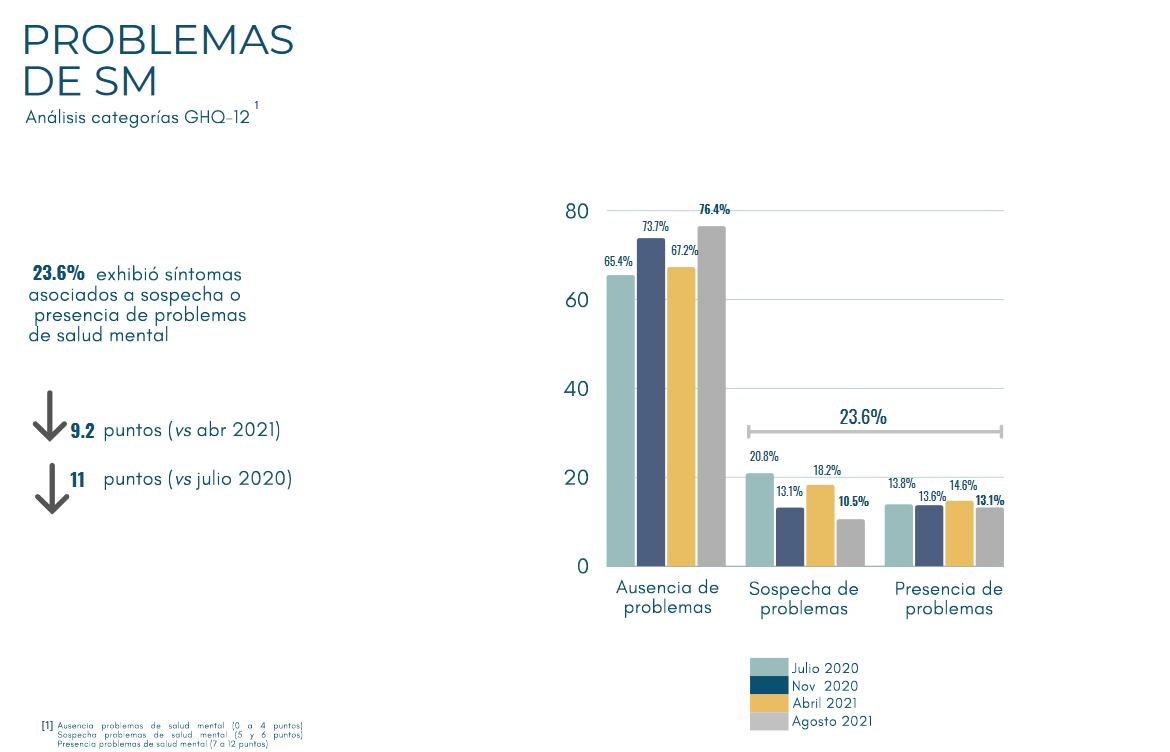
Con ese telón de fondo es que los cuatro candidatos identifican la relevancia de la Salud Mental en sus respectivos programas, proponiendo un incremento del gasto en esa área, entre otras políticas.
Kast aborda el tema bajo el concepto de “Salud Mental Positiva”, que implica el “fortalecer el modelo comunitario en la prevención, tratamiento y rehabilitación en personas con enfermedades mentales”, con un “foco central en la prevención”.
Provoste apunta a aumentar los recursos orientados a la Salud Mental, para que sea un “gasto relevante”, además de la implementación de un “Modelo Integral de Atención para la Salud Mental, complementario con el modelo de atención de salud comunitario”.
Boric y Sichel ofrecen propuestas más concretas. El primero pone énfasis en el avanzar “hacia una cultura de cuidados colectivos en Salud Mental” y, más allá de un incremento del gasto público y la mayor cobertura, postula la creación de una Ley de Salud Mental.
“El tema de tener o no tener una ley específica para la Salud Mental es algo bien controversial”, dice Cuadrado, por el riesgo de caer en la “caricatura” de que se termina “legislando para cada una de las enfermedades que existen”.
En una postura similar, Sánchez cree que lo idóneo sería fortalecer la cobertura de la Salud Mental en un eventual Plan Universal de Salud, mientras que Verdugo se muestra a favor de la existencia de una ley así, pensando en el corto plazo, si esta garantiza un nivel adecuado de financiamiento.
El candidato de Chile Podemos Más, en tanto, define en su programa a la Salud Mental como una “prioridad del Estado”, y propone la “ampliación del catálogo de enfermedades GES vinculadas a salud mental”. Sichel también plantea la necesidad de mejorar las condiciones laborales mediante, entre otras cosas, la flexibilidad para aquellos con labores de crianza, además de “exigir a las empresas una medición (anual o semestral) de las condiciones de salud mental de sus trabajadores”.
Esta última idea genera cierta reticencia. “Hay que tener mucho cuidado con eso (…). Porque la Salud Mental todavía en nuestro país tiene un nivel de estigma. Entonces no es llegar y hacer un examen para todo el mundo, e identificar a algunas personas. Hay una serie de resguardos de la confidencialidad de la información. El qué se va a hacer con eso, que no es menor”, dice Bedregal.
MODERNIZACIÓN Y TECNOLOGÍA
El mayor uso de las herramientas tecnológicas en el sector salud es otro ítem que se repite.
Los cuatro candidatos observan la urgencia de establecer sistemas unificados para el agendamiento de horas vía web en los centros médicos públicos. Asimismo, Provoste y Kast proponen de forma específica el integrar las fichas médicas de todos los pacientes en un solo registro.
Héctor Sánchez afirma que la unificación del sistema para el agendamiento electrónico de horas podría “ordenar” la demanda que se genera desde la APS, al articularse con, por ejemplo, la atención hospitalaria. Esto incluso podría tener un impacto positivo en las listas de espera, asegura, “pero eso requiere solucionar aspectos estructurales, no tecnológicos”.
“La ficha electrónica es lo mismo. Para tener una ficha electrónica única, necesitas tener un sistema único de salud, en el cual estén integrados los distintos niveles de complejidad. Esa ficha podría estar depositada en alguna nube a la que puedan recurrir los distintos operadores del sistema, ya sean públicos o privados”, dice Sánchez.
En cuanto a la telemedicina, Sichel y Provoste mencionan que esta debe ser potenciada. Kast es más directo, y plantea una política de “telemedicina masiva”, focalizada en zonas remotas y acompañada por el fortalecimiento de “Hospital Digital”, un programa del segundo gobierno de Sebastián Piñera que ha extendido la entrega de este tipo de atención a distancia en Chile.
“Perfectamente podrías manejar a un montón de enfermos crónicos con dispositivos electrónicos, para ver su dosificación de medicamentos, para que, cuando se alteren algunos indicadores, esto sea recibido por una central, y que esa central avise a un grupo de expertos, que definan si ese paciente tiene que ser visitado o tiene que ir a una consulta médica o a una urgencia”, cierra Sánchez, quien se posiciona a favor de ampliar el uso de la telemedicina.
NUEVA INSTITUCIONALIDAD
Una idea que comparten Boric y Provoste es la creación de un Consejo Nacional de Salud. En el caso del diputado, lo menciona brevemente en su programa como un ente “con participación de organizaciones de los trabajadores y usuarios, el cual llevará el carácter rector de la política sanitaria”. La senadora por la Región de Atacama lo proyecta, tampoco sin ahondar mucho, como un Consejo “de carácter técnico y autónomo, que colabore con el Ministerio de Salud, y que incorpore de manera permanente el aporte del mundo académico y de la sociedad civil al tema de Salud”.
“Hay que dejar de pensar este tipo de espacios como espacios consultivos”, dice Cuadrado, quien valora la idea de un Consejo Nacional de Salud que “responda a intereses de largo plazo y no al ciclo político”, y donde estuvieran “no solamente representadas las típicas voces expertas y académicas, sino que también miembros de la comunidad y trabajadores de la salud”.
“La gente tiene que opinar respecto de las políticas de salud que se están dirimiendo con respecto a ellas. El sistema de salud (actual) es tremendamente autoritario”, agrega Héctor Sánchez. “La confianza pública hoy se gana con transparencia, y el cómo se definan las políticas de salud pasa a ser un elemento fundamental, que se podría abordar a través de un Consejo nacional que sería un tremendo aporte”, opina, remarcado que este tipo de entidad existe en sistemas de salud “más desarrollados”. “Tiene que ser un Consejo que ojalá, en materias específicas, sea vinculante. En ese sentido, el poder que tenga, y el cómo se estructure, pasa a ser un elemento fundamental”.
En su programa, Boric también subraya su intención de crear una “defensoría de la salud”, pero no entrega mayores luces sobre qué funciones tendría.
“Yo creo que (una defensoría) es justa y necesaria. Porque tú le abres la puerta a todas esas personas que no tienen condiciones para generar una defensa en función de cuando sienten vulnerados sus derechos en Salud. Y esto ocurre mucho en Salud, particularmente con la gente más pobre”, comenta Verdugo.
RECURSOS HUMANOS
Uno de los factores que inciden en las listas de espera es la falta de especialistas en el país, brecha que para el año 2019 el MINSAL cifraba en cerca de 4.900 médicos.
Todos los candidatos proponen formas para corregir este déficit, pero destaca una propuesta concreta de Sichel, consistente en “implementar un plan especial de formación de médicos para la APS mediante el acceso de profesionales no médicos categoría B (enfermeras, kinesiólogos, matronas, tecnólogos médicos y nutricionistas) que se hayan desempeñado en APS por un mínimo de 5 años y que deban rendir un examen de conocimientos para acceder a estudiar medicina en un programa abreviado de 5 años, con el compromiso de desempeñarse por un mínimo de 10 años en la APS”.
“Eso me parece que no tiene muchas posibilidades de cuajar”, dice Bedregal. Para la experta, hay actividades que se les endosa a los médicos especialistas que “desde el punto de vista de la habilidad, no tienen ninguna especialidad”, y que podrían llevar a cabo, por ejemplo, enfermeras. “Hay programas en Chile, que se llaman enfermerías de práctica avanzada, que de alguna manera sustituyen algunas funciones de los médicos, bajo supervisión del equipo de salud, y agilizan mucho la atención”, recuerda.
CAMBIO CLIMÁTICO
Una propuesta que no tiene paralelos con el resto de los programas es la que hace Provoste con respecto a la importancia de “prepararse”, desde la salud pública, “para una nueva emergencia sanitaria, como lo es el cambio climático (…) considerando la escasez de agua y ante eventuales fenómenos climáticos”. No especifica, sin embargo, el cómo piensa “prepararse”.
Todos los académicos consultados por The Clinic valoraron esta iniciativa.
“Es muy relevante (…). Esto va a cambiar los patrones de enfermedades. Hay muchos estudios que sugieren que enfermedades erradicadas van a volver a aparecer en lugares como Chile. Es probable que volvamos a tener Malaria, por ejemplo, y eso va a requerir una respuesta sanitaria distinta, capacidad de vigilancia epidemiológica para enfermedades infecciosas que estén fortalecidas, y capacidades para prevenir y responder a shocks que vienen con el cambio climático, como golpes de calor o sequías, que generan un impacto sobre la salud humana muy importante”, concluye Cuadrado.
SALUD DENTAL
Nuevamente, los cuatro candidatos se detienen en un mismo tema: Boric dice en su programa que se considerará la salud oral como un derecho, y apunta hacia una cobertura y acceso universal a la atención odontológica. En una línea similar, aunque con matices, Sichel, Provoste y Kast defienden el ampliar la cobertura en el sistema a las prestaciones odontológicas.
Pero ante la falta de recursos, los expertos consultados opinan, en general, que esto no es prioridad, sobre todo por el alto costo que implican este tipo de atenciones.
“Nunca nos habíamos propuesto coberturas más universales en el ámbito de la Salud Odontológica porque esto es tremendamente caro”, expone Verdugo. “Cuando las necesidades son múltiples, y los recursos son escasos, en Salud Pública lo que hacemos es priorizar. Entonces, si hoy día no somos capaces de atender todos los cánceres en Chile, y tenemos sobremortalidad por cáncer, creo que esa postura es un poquito extrema”, opina.
Lee también: Por primera vez prueban con éxito trasplante de riñón de cerdo en paciente humano




